Ösophagus-Divertikel
Krankheitsbild
Bei Magenentleerungsstörungen (Gastroparese) kommt es zu einer unzureichenden Entleerung des Magens in den nachfolgenden Dünndarm. Die häufigste Ursache für eine Gastroparese ist der Diabetes mellitus. Es gibt aber auch weitere Ursachen wie die Vagusverletzung oder auch ungeklärte Ursachen (ideopathisch).
Patientinnen und Patienten klagen häufig über Völlegefühl, Übelkeit und heftiges Erbrechen mit entsprechender Einschränkung der Lebensqualität.
Diagnose
Neben einem ausführlichen Gespräch über die Erkrankung und die Symptome stehen weitere Funktionsuntersuchungen wie z. B. die Breischluckuntersuchung oder die Magenentleerungsszintigraphie zur Diagnostik zur Verfügung.
Breischluckuntersuchung
Die Breischluckuntersuchung ist eine radiologische Untersuchung, bei der die Speiseröhre nach Verabreichung eines Kontrastmittels – entweder als Flüssigkeit oder in Weißbrot getunkt – während des Schluckakts durchleuchtet wird. Sie dient der Erkennung von krankhaften Veränderungen der Schluckfunktion, Engstellen oder eines möglichen Rückflusses aus dem Magen.
Behandlungsmöglichkeiten
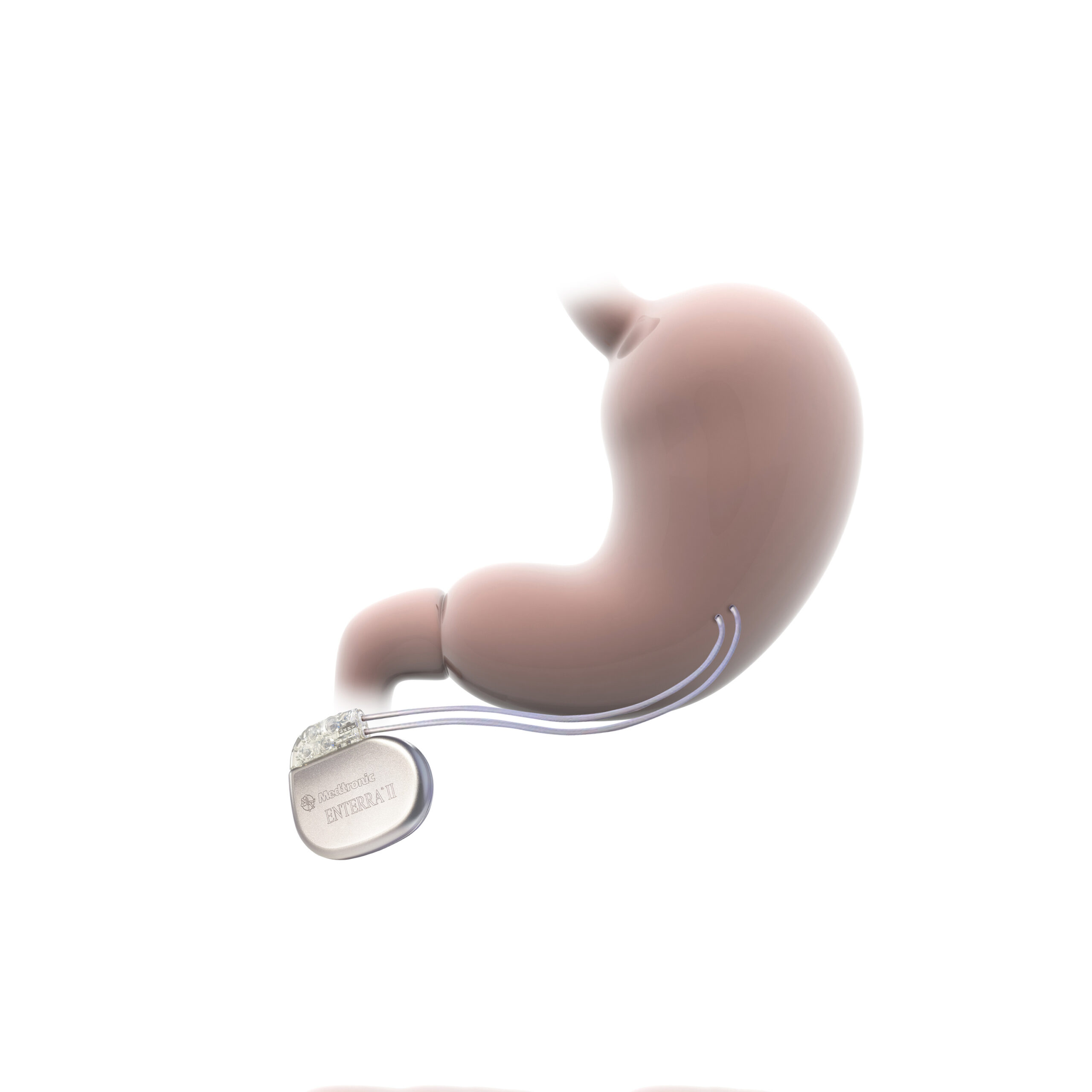
Sollte die konservative Therapie mittels Medikamenten ausgereizt sein besteht unter Umständen die Möglichkeit, operativ einen Magenschrittmacher zu implantieren.
Sprechen Sie uns gerne an und nutzen Sie unsere Spezialsprechstunde für Motilitätsstörungen.
Motilitätsstörungen der Speiseröhre und des Magens
Krankheitsbild
Der Begriff Achalasie kommt aus dem Griechischen und bedeutet „fehlende Erschlaffung“. Achalasie bezeichnet eine gutartige Funktionsstörung der Speiseröhre mit einer unvollständigen Entspannung des unteren Schließmuskels der Speiseröhre, dem unteren Ösophagussphinkter. Sie äußert sich mit Schluckstörungen und Regurgitation, also dem Hochwürgen unverdauerter Nahrung. Häufig klagen Patientinnen und Patienten auch über starke krampfartige Schmerzen im Brustkorb.
Es ist eine sehr seltene neuromuskuläre Krankheit, die chronisch fortschreitend verläuft und lebenslang bestehen bleibt. Die Beschwerden können jedoch effektiv behandelt werden, um die Lebensqualität der Patientinnen und Patienten zu verbessern.
Was passiert bei der Achalasie?
Die Aufgabe der Speiseröhre ist der Transport des Nahrungsbreis in den Magen. Am Ende der Speiseröhre befindet sich ein ringförmiger Muskel, der sich beim Schluckakt öffnet und anschließend wieder verschließt, um den Rückfluss von Mageninhalt in die Speiseröhre zu verhindern.
Die Nahrung und die Flüssigkeit gelangen aber nicht nur aufgrund der Schwerkraft in den Magen, sondern durch koordinierte wellenförmige Muskelkontraktionen der Speisröhre in Richtung Magen.
Wenn dieser fein abgestimmte Bewegungsablauf gestört ist, erschlafft der untere Speiseröhrenschließmuskel unzureichend oder gar nicht, so dass die Nahrung sich in der Speiseröhre anstaut. Das Essen gelangt nicht zeitgerecht in den Magen. Dabei kann die Beweglichkeit der restlichen Speiseröhre entweder insgesamt geschwächt, aber auch unkoordiniert oder spastisch sein. Je nach unterschiedlicher Ausprägung der Schluckstörungen erfolgt eine Einteilung der Achalasie in Typ I, II oder III.
Die Symptome entwickeln sich langsam über einen langen Zeitraum und nehmen mit dem Fortschreiten der Krankheit zu.
Aber auch Aufstoßen, Hustenattacken wegen Aspiration, Brustschmerzen, Mundgeruch und Gewichtsverlust gehören zu den möglichen Symptomen
Diagnose
Endoskopie
Die Magenspiegelung ist eine relativ kurze und schmerzlose Untersuchung und wird von einer Ärztin oder einem Arzt (Gastroenterologie oder Chirurgie) durchgeführt. Sie gehört zu den ersten und essentiellen Untersuchungen bei Erkrankungen der Speiseröhre und des Magens.
Ein ungefähr fingerdicker und flexibler Schlauch, an dessen Ende sich eine hochauflösende Kamera befindet, wird durch den Mund in die Speiseröhre, den Magen und bis zum Zwölffingerdarm vorgeschoben. Neben der optischen Erfassung von Befunden können über einen Arbeitskanal zudem Gewebeproben entnommen werden sowie Dehnungen oder andere kleine Eingriffe erfolgen.
Typische Befunde bei der Achalasie sind eine Engstellung des Übergangs zwischen Speiseröhre und Magen sowie bei fortgeschrittener Form die Weitstellung der Speiseröhre oberhalb der Engstelle. Auch mangelhafte Entleerungen der Speiseröhre mit Verbleib von Speiseresten können vorliegen.
Hochauflösende Manometrie der Speiseröhre
Diese Untersuchung wird von unserem erfahrenen und spezialisierten Pflegepersonal durchgeführt und von den Ärztinnen und Ärzten ausgewertet. Sie dauert ca. 10 Minuten und wird in der Regel gut vertragen. Eine Manometrie dient der Beurteilung der Schluck- und Transportfunktion der Speiseröhre sowie des oberen und unteren Verschlussmuskels der Speiseröhre. Sie lässt auch Rückschlüsse auf das Vorliegen einer Hiatushernie (Zwerchfellbruch) zu.
Eine dünne Sonde wird durch die Nase über die Speiseröhre bis in den Magen eingeführt. Die Sonde misst die Aktivität der gesamten Speiseröhre und die Funktion der Schließmuskel beim Schluckakt. Die Patientinnen und Patienten bekommen daher kleine Mengen Wasser, um den Schluckakt zu erfassen. Um mitarbeiten zu können, muss der Patient wach sein.
Die Manometrie wird standardmäßig als High-Resolution Manometrie durchgeführt, so dass in kürzester Zeit die gesamte Speiseröhrenaktivität beurteilt werden kann. Diese Untersuchung liefert wertvolle Informationen besonders bei der Abklärung von Beweglichkeits- und Schluckstörungen der Speiseröhre. Sie gehört zu den klassischen und unabdingbaren Untersuchungen vor einer Operation.
Breischluckuntersuchung
Die Breischluckuntersuchung ist eine radiologische Untersuchung, bei der die Speiseröhre nach Verabreichung eines Kontrastmittels – entweder als Flüssigkeit oder in Weißbrot getunkt – während des Schluckakts durchleuchtet wird. Sie dient der Erkennung von krankhaften Veränderungen der Schluckfunktion, Engstellen oder eines möglichen Rückflusses aus dem Magen.
Behandlungsmethoden
Die Achalasie ist leider nicht heilbar, aber behandelbar. Bei der Behandlung geht es um die Linderung der Symptome und eine möglichst gute und langfristige Verbesserung der Lebensqualität. Prinzipiell sind endoskopische Therapien, z. B. die Ballondilatation, Interventionen wie die endoskopische Myotomie (POEM) oder auch die minimalinvasive chirurgische Myotomie möglich. Myotomie bedeutet die Durchtrennung der verdickten Muskelschichten zumeist im Bereich des Übergangs von Speiseröhre zum Magen.
Verschiedene Therapiemöglichkeiten
Ballondilatation
Endoskopische Injektion von Botulinumtoxin in den unteren Schließmuskel
Perorale endoskopische Myotomie (POEM)
Laparoskopische Ösophagokardiomyotomie nach Heller mit anschließender Fundoplicatio nach Dor
In Ausnahmefällen bei weit fortgeschrittener Erkrankung: Entfernung der Speiseröhre (Ösophagektomie)
Hiatushernie / Zwerchfellbruch
Krankheitsbild
In den Industrieländern leiden 15 bis 25 Prozent aller Menschen regelmäßig unter Reflux. Diese Erkrankung muss ernst genommen werden, um schwere Komplikationen zu verhindern und die Lebensqualität zu bewahren.
Die Beschwerden sind facettenreich und die Patientinnen und Patienten zeigen vielfältige Symptome. Klassisch sind das Brennen oder Druckgefühl hinter dem Brustbein und das Aufsteigen von Flüssigkeit aus dem Magen in die Speiseröhre. Aber auch chronischer Husten oder Heiserkeit können Zeichen von Reflux sein.
Die Speiseröhre ist ein ca. 25 cm langer Muskelschlauch und dient dem Nahrungstransport vom Mund zum Magen. Am unteren Ende der Speiseröhre sorgt ein Schließmuskel, der untere Ösophagussphinkter, für den geregelten Einlass des Nahrungsbreis in den Magen und verhindert dessen Rückfluss aus dem Magen zurück in die Speiseröhre. Wenn dieser Muskel nicht ausreichend schließt oder die Anatomie des Übergangs von Speiseröhre zum Magen verändert ist, beispielsweise durch eine Hiatushernie (Zwerchfellbruch), kann die Barrierefunktion gestört sein und der Magensaft zurückfließen. Die Schleimhaut der Speiseröhre wird dann übermäßig mit Säure belastet und irritiert. Dies kann zu einer chronischen Entzündung und schließlich zur Barrett Schleimhaut führen, die wiederum eine Vorstufe für Krebs darstellt. Wenn die Beschwerden regelmäßig auftreten und die Lebensqualität beeinträchtigen, wird von einer Refluxerkrankung (GERD) gesprochen.
Die Ursachen werden oft mit unserem Lebensstil in Verbindung gebracht: mangelnde Bewegung, fettiges und üppiges Essen, Stress oder Alkohol. Wie oben erwähnt begünstigen anatomische Veränderungen wie eine Hiatushernie, eine Stauchung der Speiseröhre, das Verstreichen des His´schen Winkels etc. den gastroösophagealen Reflux. Um Ihnen die beste personalisierte Behandlung empfehlen zu können, führen wir eine präzise und individuelle Diagnostik durch.
Diagnose
Unsere Diagnostik startet mit einem ausführlichen Gespräch in der speziellen Refluxsprechstunde, um eine detaillierte Anamnese (Ihre Kranken- und Vorgeschichte) zu erfassen. Wir sehen genauer hin: Neben den typischen Symptomen achten wir sorgfältig auf atypische Symptome wie Heiserkeit oder Asthma. Ihre Empfindung Ihrer Lebensqualität ist uns wichtig und wird anhand validierter Bögen aufgenommen. Danach werden die ersten Untersuchungen durchgeführt.
Endoskopie
Die Magenspiegelung ist eine relativ kurze und schmerzlose Untersuchung und wird von einer Ärztin oder einem Arzt (Gastroenterologie oder Chirurgie) durchgeführt. Sie gehört zu den ersten und essentiellen Untersuchungen bei Erkrankungen der Speiseröhre und des Magens.
Ein ungefähr fingerdicker und flexibler Schlauch, an dessen Ende sich eine hochauflösende Kamera befindet, wird durch den Mund in die Speiseröhre, den Magen und bis zum Zwölffingerdarm vorgeschoben. Neben der optischen Erfassung von Befunden können über einen Arbeitskanal zudem Gewebeproben entnommen werden sowie Dehnungen oder andere kleine Eingriffe erfolgen.
Unser Team achtet gezielt auf Schleimhautveränderungen. Im Einzelfall können Proben entnommen und in der Pathologie untersucht werden.
Hochauflösende Manometrie der Speiseröhre
Diese Untersuchung wird von unserem erfahrenen und spezialisierten Pflegepersonal durchgeführt und von den Ärztinnen und Ärzten ausgewertet. Sie dauert ca. 10 Minuten und wird in der Regel gut vertragen. Eine Manometrie dient der Beurteilung der Schluck- und Transportfunktion der Speiseröhre sowie des oberen und unteren Verschlussmuskels der Speiseröhre. Sie lässt auch Rückschlüsse auf das Vorliegen einer Hiatushernie (Zwerchfellbruch) zu.
Eine dünne Sonde wird durch die Nase über die Speiseröhre bis in den Magen eingeführt. Die Sonde misst die Aktivität der gesamten Speiseröhre und die Funktion der Schließmuskel beim Schluckakt. Die Patientinnen und Patienten bekommen daher kleine Mengen Wasser, um den Schluckakt zu erfassen. Um mitarbeiten zu können, muss der Patient wach sein.
Die Manometrie wird standardmäßig als High-Resolution Manometrie durchgeführt, so dass in kürzester Zeit die gesamte Speiseröhrenaktivität beurteilt werden kann. Diese Untersuchung liefert wertvolle Informationen besonders bei der Abklärung von Beweglichkeits- und Schluckstörungen der Speiseröhre. Sie gehört zu den klassischen und unabdingbaren Untersuchungen vor einer Operation.
24 Stunden Impedanz pH Metrie
Diese Untersuchung erfasst wann und wieviel aufsteigende Flüssigkeit und Säure in Ihre Speiseröhre gelangt.
Dafür wird behutsam eine dünne biegsame Sonde durch die Nase in die Speiseröhre eingeführt. Dort bleibt die Sonde 24 Stunden und misst den Säuregrad (pH-Wert). Die Säurebelastung erfolgt oft nach dem Essen oder beim Schlafen. Dank dieser langen Zeit haben wir die Chance ein komplettes Bild vom Säurerückfluss aus dem Magen in die Speiseröhre zu erhalten. Diese Untersuchung dient als Nachweis für eine Reflux-Erkrankung und ist unerlässlich vor einer Operation. Die Ärztin oder der Arzt bewertet und bespricht mit Ihnen die Ergebnisse.
Behandlungsmethoden
Nach Abschluss der Untersuchungen erklären wir Ihnen die Ergebnisse und besprechen gemeinsam die nächsten Schritte.
Lifestyle Änderung
Medikamentöse Therapie
Operationsverfahren
Selbsthilfegruppe
Das Ziel der Selbsthilfegruppe ist das Zusammentreffen von Betroffenen und deren Familienmitgliedern, um gegenseitig Erfahrungen und Informationen auszutauschen.

Sportkardiologie
Sportkardiologie
Der Bereich Sportkardiologie ist ein erweitertes Leistungsangebot der Klinik für Kardiologie und Internistische Intensivmedizin mit dem Ziel, gesundheitliche Risiken bei der Ausübung von Sport bzw. körperlicher Aktivität zu vermindern bzw. zu vermeiden.
Zielgruppe der Sportkardiologie sind Sportanfänger, Freizeitsportler und Leistungssportler sowie Patienten mit vorbekannten Herzkreislauferkrankungen.
Durch Einsatz spezialisierter sportmedizinischer Diagnostik können vermutete oder bereits vorhandene Erkrankungen des Herzkreislaufsystems nachgewiesen bzw. eingeordnet bzw. beurteilt werden.
Die Klinik bietet Ihnen eine umfassende nicht-invasive Herzkreislaufdiagnostik.
Ein besonderes Augenmerk liegt in der individuellen Beratung mit persönlicher Planung eines für Sie sinnvollen Untersuchungsprogramms.
Der Bereich Sportkardiologie wird durch Herrn Dr. Daniel John betreut. Herr Dr. John ist Kardiologe mit der Zusatzqualifikation Sportmedizin und ist empfohlener Sportmediziner der Deutschen Gesellschaft für Sportmedizin und Prävention (DGSP). Zudem besitzt er das Zertifikat „Hypertensiologe“ der Deutschen Hochdruckliga e.V. (DHL®).
Leistungsspektrum
Bei der ersten Vorstellung erfolgt eine ausführliche Beratung über sportliche Ziele, sportliche Vorgeschichte, Krankheitsgeschichte inklusive einer sportmedizinischen Ganzkörperuntersuchung unter besonderer Berücksichtigung kardiologischer und sportmedizinischer Aspekte. Wir führen die sportmedizinischen Untersuchungen entsprechend den Empfehlungen der Deutschen Gesellschaft für Sportmedizin und Prävention durch. Nach den Empfehlungen der DGSP werden 3 Stufen sportärztlicher Untersuchungen unterschieden:
Stufe 1: Sporttauglichkeitsuntersuchung / sportärztliche Vorsorgeuntersuchung Dies ist eine Basisuntersuchung für alle Sporttreibenden im Kindes- und Jugendalter sowie Freizeit-, Breiten- und Volkssportler bis 35 Jahre. Diese Untersuchung dient der Beurteilung der Sporttauglichkeit für alle oder für bestimmte Sportarten und Belastungsformen. Sie soll nach den Empfehlungen der DGSP mindestens alle 2-4 Jahre erfolgen, wünschenswert sind jährliche Untersuchungen.
Stufe 2: Sportärztliche Untersuchung Dies ist ein Untersuchungsprogramm für Sporttreibende über 35 Jahre, insbesondere solche mit mehr als einem Risikofaktor oder Kinder und Jugendliche mit auffälligen Befunden oder bei Sportarten mit besonderem Risiko. Die Untersuchung dient der Begutachtung der Sporttauglichkeit für alle oder bestimmte Sportarten und Belastungsformen mit Bewertung der Leistungsfähigkeit und des Risikofaktorenprofils, Beratung zur präventiven Lebensführung, Trainingsanalyse sowie Trainingsberatung. Sie soll nach den Empfehlungen der DGSP mindestens alle 2-4 Jahre erfolgen, wünschenswert sind jährliche Untersuchungen.
Stufe 3: Erweiterte sportärztliche bzw. sportkardiologische Untersuchung Zielgruppe sind Breitensportler mit geplanter Wettkampfteilnahme oder einem Trainingsumfang von mehr als 6 Stunden pro Woche, Breitensportler mit Wunsch einer eingehenden Leistungsdiagnostik zur Optimierung der Trainingsplanung (z. B. im Rahmen eines Fitnesstrainings oder vor einer Marathonteilnahme), Leistungssportler, die keinem Kader angehören, und Breitensportler mit Herz-Kreislauf-Erkrankungen. Sie dient der Bestimmung von maximaler Leistungsfähigkeit und Ausdauerleistungsfähigkeit, der Festlegung der verschiedenen Trainingszonen sowie der Erfassung des Gesundheits- und Trainingszustandes mit Trainingsberatung und Empfehlung. Nach den Empfehlungen der DGSP soll sie jährlich erfolgen.
Abweichungen oder individuelle Ergänzungen sind jederzeit möglich und werden mit Ihnen gemeinsam besprochen. In der Regel werden wir in einem persönlichen Vorgespräch Ihr Untersuchungsprogramm planen. Die durchgeführten Untersuchungen werden nach der Gebührenordnung für Ärzte (GOÄ) abgerechnet. Verschiedene gesetzliche Krankenkassen übernehmen einen Teil der Kosten der sportärztlichen Untersuchung. Dies kann im Vorfeld abgeklärt werden.
Falls sich besondere Befunde ergeben sollten, sind ggf. weitere Untersuchungen notwendig, welche nach Absprache mit der zuständigen gesetzlichen Krankenkasse eventuell finanziert werden. Private Krankenkassen erstatten die Kosten in der Regel.
Einen Kostenvoranschlag für Ihre geplanten Untersuchungen können Sie gerne (auch a priori) bei uns anfordern.
Echokardiographiekurse
Echokardiographiekurse
In Zusammenarbeit mit der Nordrheinischen Akademie für ärztliche Fort- und Weiterbildung werden regelmäßig Echokardiographie-Kurse aller Schwierigkeitsgrade für Klinikärzte und niedergelassene Internisten angeboten. Eine ausführliche Beschreibung des Kursangebotes finden Sie auf der Internetseite des EVKK sowie auf der Webseite der Ärztlichen Akademie für Medizinische Fort- und Weiterbildung in Nordrhein.
Chefarzt PD Dr. Frank Eberhardt sowie die Oberärzte Dr. Daniel John und Dr. Markus Kirch sind von der Ultraschall-Kommission der Kassenärztlichen Vereinigung Nordrhein als qualifizierte Ausbilder für die kardiologischen und angiologischen Ultraschallverfahren anerkannt.
Nuklearmedizin / Amyloidose
Nuklearmedizin / Amyloidose
In Zusammenarbeit mit der Radiologie Kalk können wir als eines von wenigen Kölner Krankenhäusern nuklearmedizinische Untersuchungen des Herzens anbieten
Myokardszintigraphien
Szintigraphien bei Verdacht auf kardiale Speichererkrankungen (Amyloidose)
Kardio-MRT
Kardio-MRT
Kardio-MRT-Untersuchungen führen wir in Kooperation mit der Gemeinschaftspraxis für Radiologie und Nuklearmedizin durch. Die kurzen Wege und enge Zusammenarbeit unter einem Dach bieten Patient*innen zügige, umfassende Untersuchungsmethoden.
Mithilfe der MRT können durch den Einsatz eines starken Magnetfeldes Bilder und Filmaufnahmen des Herzens in hoher Qualität und ohne Strahlenbelastung generiert werden. Durch diese spezifische Methode können diverse klinisch relevante Fragestellungen beantwortet werden. Beispielsweise können unklare Ursachen für Herzmuskelschäden erkannt und somit entzündliche von infarktbedingten Herzmuskelschäden unterschieden werden. Außerdem ist die Differenzierung verschiedener Formen von angeborenen bzw. erworbenen Herzfehlern in der MRT möglich.
Die MRT hat zudem den Vorteil, dass kein jodhaltiges Kontrastmittel notwendig ist. Das ist für Allergiker oder Patienten mit Schilddrüsenerkrankung ein großer Vorteil. Stattdessen wird häufig ein spezielles MRT-Kontrastmittel verwendet, das für alle Patienten im Allgemeinen sehr gut verträglich ist.
Das Kardio-MRT Programm am EVKK wird von Dr. Daniel John geleitet. Er verfügt über langjährige Erfahrungen im Bereich moderne nichtinvasive kardiovaskuläre Bildgebung an den Herzzentren Siegburg, Berlin Buch und Essen. Dr. John besitzt die Zusatzqualifikationen „Kardiale Magnetresonanztomographie (CMR) Level 3“ der Deutschen Gesellschaft für Kardiologie (DGK), “CMR Level 3” der Society for Cardiovascular Magnetic Resonance sowie die Zusatzqualifikation „Kardiale Computertomographie Level 3“ der Deutschen Gesellschaft für Kardiologie.